.
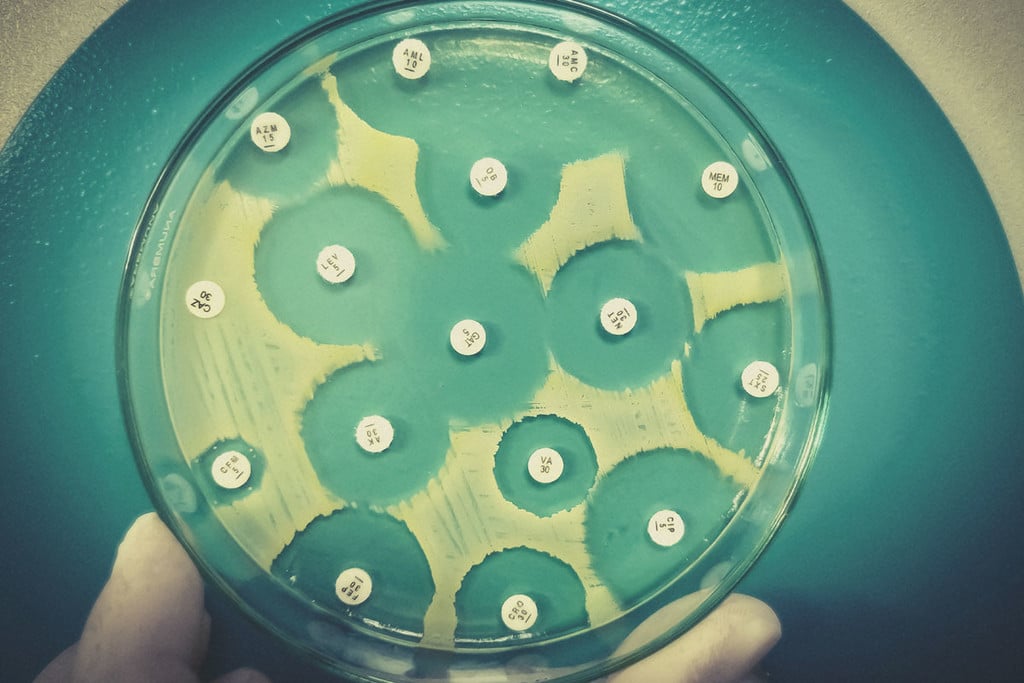
Peut-on fumer de l'herbe avec un traitement antibiotique ?
Peut-on fumer du cannabis et prendre des antibiotiques ? L'herbe agit-elle comme un antibiotique ? Plongez dans l'histoire et les types d'antibiotiques, voyons si des cannabinoïdes comme le THC et le CBD interagissent avec et si le cannabis a une place dans de futurs traitements contre les souches de bactéries résistantes aux antibiotiques.
À retenir
- Le THC et le CBD peuvent inhiber les enzymes hépatiques (CYP450) et modifier le métabolisme des antibiotiques.
- Les données sur les interactions THC–antibiotiques sont limitées, avec des cas isolés.
- Le CBD présente un risque d’interaction plus élevé et peut augmenter les effets secondaires.
- Fumer pendant une infection respiratoire peut aggraver les symptômes.
- Les cannabinoïdes sont étudiés comme antibactériens, mais les preuves restent précliniques.
Sommaire:
- La relation entre cannabis et antibiotiques : deux approches
- L’importance des antibiotiques
- Les différents types d'antibiotiques
- Peut-on fumer de l'herbe sous antibiotiques ?
- Qu’est-ce que la résistance aux antibiotiques
- Le cannabis est-il un antibiotique potentiel ?
- Qu’en est-il des autres cannabinoïdes antibactériens ?
- Le futur du cannabis comme antibiotique
Peut-on fumer de l'herbe en prenant des antibiotiques ? Quand on sait que des millions de personnes consomment du cannabis chaque jour et que des millions de doses d'antibiotiques sont également prises tous les jours, il est utile de savoir si une interaction existe entre les deux.
Cependant, la relation entre le cannabis et les antibiotiques pourrait être plus profonde que de simples interactions entre substances.
Des études préliminaires examinent le potentiel antibiotique des composés du cannabis dans l'espoir de découvrir de nouvelles armes contre des souches de bactéries résistantes aux médicaments.
Vous pourrez découvrir plus bas s'il est possible de fumer de l'herbe en prenant des antibiotiques sans danger. Nous nous pencherons ensuite sur le potentiel antibiotique des composés du cannabis afin de voir si la plante pourrait avoir une place dans le futur des médicaments antibiotiques.
La relation entre cannabis et antibiotiques : deux approches
Tout d'abord, les consommateurs de cannabis devraient savoir s'ils mettent leur santé en danger en prenant du cannabis et des médicaments antibiotiques en même temps. Après tout, le cannabis interagit bien négativement avec certaines substances.
Le cannabis pourrait lui-même être une cible d'intérêt dans la recherche de substances de type antibiotique capables de lutter contre les souches de bactéries résistantes aux médicaments.
Rendons-nous compte un instant de la chance que nous avons de nos jours. Bien sûr, beaucoup d’entre nous connaissent le stress des dates butoirs, des factures et de la surstimulation. Mais nous prenons souvent pour acquis comment l’espèce humaine a transcendé les affres des dents et des griffes que nos ancêtres ont dû endurer. La nature est un cycle de vie et de mort, une guerre ininterrompue entre un nombre incalculable d’espèces. Notre plus vieille ennemie, la bactérie, aurait bien pu mettre un terme à notre existence par le passé, mais nous avons désormais la chance d’avoir accès à des médicaments capables de l’éradiquer.
Rien qu’aux États-Unis, on dit que les antibiotiques sauvent 200 000 vies chaque année. Mais l’espèce humaine n’est pas la seule à avoir une bonne tendance pour l’adaptation et le dépassement. Certaines espèces de bactéries mutent et développent une résistance. Désormais, les chercheurs étudient de nouvelles sources d’antibiotiques pour contrer ces menaces, certains ont mis le cannabis au centre de leur viseur.
L’importance des antibiotiques
Les antibiotiques sont une arme essentielle dans notre guerre ancestrale contre la vie microbienne. Bien sûr, tous les organismes microscopiques ne nous infligent pas de maladies, l’intestin humain contient des milliers de milliards de bactéries, champignons, et virus qui nous aident à digérer nos aliments et booster notre système immunitaire. Mais de nombreuses autres espèces de microbes ne fonctionnent pas d’une manière aussi symbiotique avec le corps humain.
On retrouve des myriades d’espèces et de souches de bactéries infectieuses. Ces organismes peuvent trouver leur chemin vers le corps humain par de nombreux moyens, y compris par le contact, par l’air ou par les gouttelettes. Par exemple, manger un aliment mal cuit est souvent une porte ouverte à certaines espèces.
Cependant, les infections peuvent survenir sur n’importe quel site du corps. Les symptômes seront soit dus à la bactérie en elle-même, soit à la manière dont notre corps y réagit. Les bactéries varient en pathogénicité (leur potentiel pour provoquer des maladies), seul un petit pourcentage de ces espèces peut provoquer une infection ou une maladie chez les humains, mais nombreuses sont celles qui parmi celles-ci peuvent provoquer de sérieux dommages.
Tous les organes du corps sont susceptibles de souffrir d’une infection bactériologique. Certaines espèces attaquent les méninges (membranes protectrices du cerveau et de la moelle épinière) et provoquent des méningites. Certaines s’attaquent au cerveau et provoquent des pneumonies. Le Staphylococcus aureus, qui occupe généralement la peau, peut pénétrer au sein du corps par le biais de blessures et infecter les valves cardiaques et l’abdomen.

-
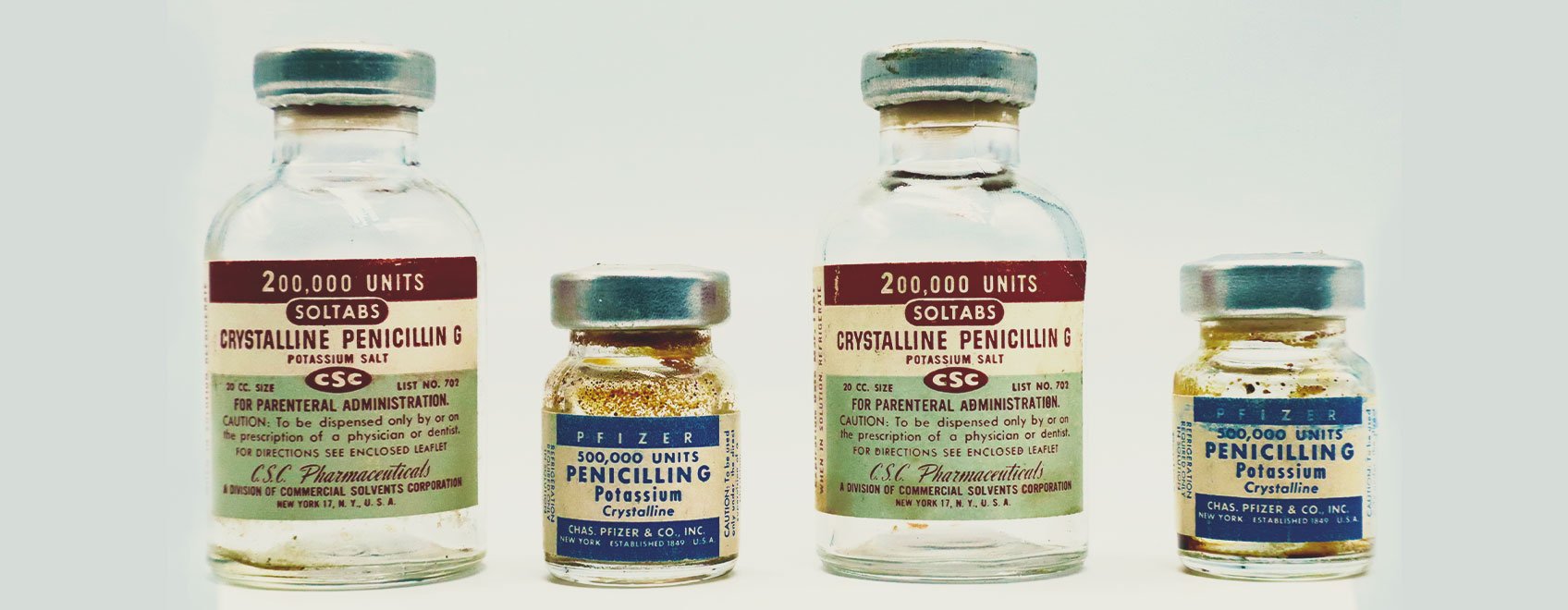
Une Brève Histoire Des Antibiotiques
Heureusement, les antibiotiques nous ont aidés à transformer des infections auparavant létales en gêne mineure. Les maladies étaient en tête des causes de mortalité durant la majeure partie de l’existence des humains. L’arrivée des antibiotiques nous a offert une arme efficace contre ces ennemis invisibles.
Des preuves suggèrent que les humains connaissent le pouvoir des antibiotiques depuis des millénaires. Par exemple, des traces d’antibiotique tétracycline sont présentes dans des restes de squelette humain[1] de la Nubie soudanaise antique et remontent à 350–550 de notre ère.
Cependant, la plupart d’entre nous associent l’émergence des antibiotiques salvateurs à Alexander Fleming et au début de « l’ère des antibiotiques ». Fleming a découvert l’antibiotique pénicilline en étudiant la bactérie Staphylococcus. Après avoir laissé une boite de Petri remplie de cette bactérie près d’une fenêtre ouverte, il retrouve cette boite contaminée par la moisissure. Cependant, cette arrivée fongique avait aussi réussi à tuer la bactérie infectieuse.
Cette découverte révolutionnaire eut lieu le 3 septembre 1928 et on estime qu’elle a permis de sauver plus de 200 millions de vies[2].
-
Comment Agissent Les Antibiotiques
Les antibiotiques agissent de deux manières primaires : soit ils aident à ralentir les cellules (bactériostatiques) soient ils les tuent (bactéricides). Les antibiotiques bactériostatiques ralentissent l’activité cellulaire, mais ne provoquent pas directement la mort des cellules. Ils mettent pause à leur capacité à se multiplier, ce qui offre au système immunitaire une grande opportunité pour se débarrasser de l’infection en cours. Ces médicaments réussissent cela en interférant avec la réplication de notre ADN, notre métabolisme et la production de protéines.
Par contraste, les antibiotiques bactéricides tuent directement la bactérie. Ils font cela en empêchant la bactérie de développer une paroi cellulaire, ce qui l’envoie à sa perte. Les antibiotiques à base de pénicilline sont des bactéricides, c’est le cas de la pénicilline V pour les gorges endolories et l’amoxicilline pour les infections thoraciques.
Les antibiotiques diffèrent aussi dans les espèces de bactéries qu’ils ciblent. Certains sont rangés dans la catégorie « spectre large » et attaquent de nombreuses espèces y compris les bactéries bénéfiques qui résident dans nos intestins. Cela peut mener à un déséquilibre du microbiome et de possibles troubles digestifs. Par opposition à ce mécanisme, les antibiotiques à « spectres restreints » sont plus sélectifs quant aux espèces auxquelles ils s’en prendront. Ils n’affectent qu’entre 1–2 type de bactéries, ce qui signifie que nos microbes endogènes continuent à vivre en paix.
-
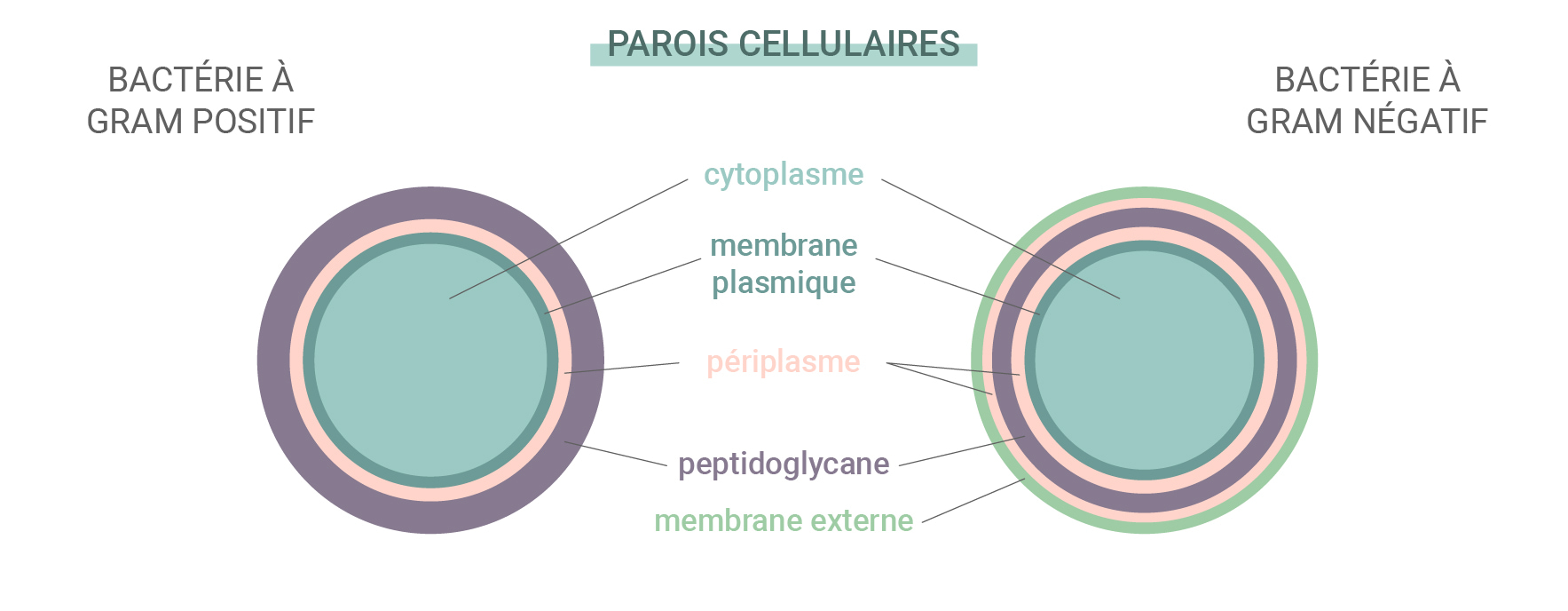
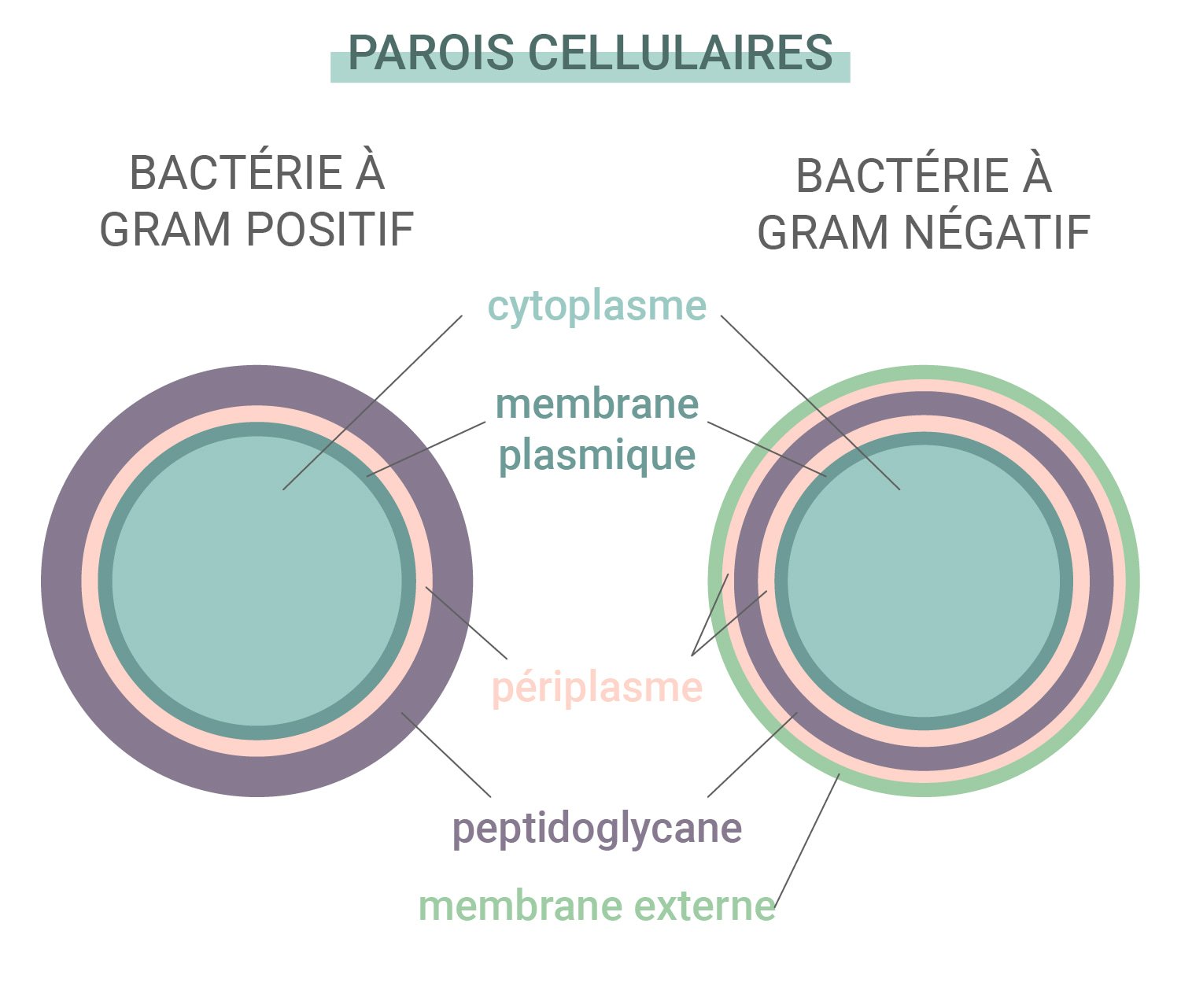
Bactéries Gram positif vs Gram négatif
Certaines bactéries sont plus résistantes aux antibiotiques et aux anticorps créés par notre système immunitaire que d’autres. Les bactéries tombent sous le coup de deux catégories : Gram positifs et Gram négatifs. Ce nom dérive d’un test de coloration employé pour identifier les espèces de bactéries.
Ces deux types diffèrent selon leurs parois cellulaires. Les bactéries Gram positifs ne disposent pas de membrane externe, ont une paroi cellulaire complexe et une couche peptidoglycane (protéine et glucide) épaisse. Les bactéries Gram négatifs quant à elle, disposent d’une membrane lipide externe et d’une fine couche peptidoglycane. Puisque les espèces Gram-négatives ont une couche externe épaisse, elles sont souvent imperméables aux antibiotiques.
Même si le terme « antibiotique » signifie littéralement « contre la vie », ces médicaments agissent contre une catégorie de microbe en particulier, nommément les bactéries. Les antibiotiques ne peuvent protéger le corps à l’encontre des virus pour plusieurs raisons. Premièrement, les virus pénètrent les cellules de leurs hôtes pour s’y multiplier et les antibiotiques bactériostatiques ne s’attaquent pas aux cellules de leurs hôtes. Deuxièmement, les virus ne possèdent pas de paroi cellulaire, ce qui signifie que les antibiotiques bactéricides n’auront rien à attaquer.
Les différents types d'antibiotiques
Il existe plusieurs types d'antibiotiques différents. Chaque type aide à lutter contre différentes formes d'infections bactériennes. Même s'il existe des centaines d'antibiotiques, la plupart d'entre eux se classe dans les six groupes principaux suivants :
| Pénicillines | Ce groupe rassemble la pénicilline, l'amoxicilline, la flucloxacilline et d'autres substances. Les pénicillines aident à lutter contre les bactéries en leur empêchant de former des parois cellulaires protectrices, des structures qui préservent l'intégrité de ces organismes unicellulaires. Ces substances sont utilisées pour traiter un large éventail d'infections, dont celles de la peau, de la poitrine et des voies urinaires. |
| Céphalosporines | Ces antibiotiques à large spectre sont utilisés pour lutter contre de nombreux types d'infections, dont des troubles plus sérieux comme la méningite, la pneumonie et la septicémie. |
| Aminoglycosides | Dette famille d'antibiotiques est utilisée pour lutter contre certains types de bactéries à gram négatif. Ils sont parfois utilisés en combinaison avec d'autres formes d'antibiotiques et sont principalement administrés dans un cadre hospitalier en raison des risques d'effets secondaires graves comme des lésions hépatiques. |
| Tétracyclines | Les antibiotiques appartenant à ce groupe, comme la doxycycline, tuent les bactéries en perturbant la synthèse des protéines. Même si leur efficacité s'est relativement estompée en raison de la résistance des bactéries, ils sont toujours utilisés pour des troubles comme l'acné. |
| Macrolides | Ils sont prescrits aux patients allergiques à la pénicilline. Les macrolides sont également efficaces contre les infections pulmonaires comme la pneumonie. |
| Fluoroquinolones | Les médicaments de cette famille, comme la ciprofloxacine, sont rarement prescrits de nos jours en raison d'effets secondaires négatifs tels que la nausée, les vomissements et la sensibilité à la lumière du soleil. Par le passé, les médecins les prescrivaient pour lutter contre les infections respiratoires et urinaires. |
| Pénicillines |
| Ce groupe rassemble la pénicilline, l'amoxicilline, la flucloxacilline et d'autres substances. Les pénicillines aident à lutter contre les bactéries en leur empêchant de former des parois cellulaires protectrices, des structures qui préservent l'intégrité de ces organismes unicellulaires. Ces substances sont utilisées pour traiter un large éventail d'infections, dont celles de la peau, de la poitrine et des voies urinaires. |
| Céphalosporines |
| Ces antibiotiques à large spectre sont utilisés pour lutter contre de nombreux types d'infections, dont des troubles plus sérieux comme la méningite, la pneumonie et la septicémie. |
| Aminoglycosides |
| Cette famille d'antibiotiques est utilisée pour lutter contre certains types de bactéries à gram négatif. Ils sont parfois utilisés en combinaison avec d'autres formes d'antibiotiques et sont principalement administrés dans un cadre hospitalier en raison des risques d'effets secondaires graves comme des lésions hépatiques. |
| Tétracyclines |
| Les antibiotiques appartenant à ce groupe, comme la doxycycline, tuent les bactéries en perturbant la synthèse des protéines. Même si leur efficacité s'est relativement estompée en raison de la résistance des bactéries, ils sont toujours utilisés pour des troubles comme l'acné. |
| Macrolides |
| Ils sont prescrits aux patients allergiques à la pénicilline. Les macrolides sont également efficaces contre les infections pulmonaires comme la pneumonie. |
| Fluoroquinolones |
| Les médicaments de cette famille, comme la ciprofloxacine, sont rarement prescrits de nos jours en raison d'effets secondaires négatifs tels que la nausée, les vomissements et la sensibilité à la lumière du soleil. Par le passé, les médecins les prescrivaient pour lutter contre les infections respiratoires et urinaires. |
Peut-on fumer de l'herbe sous antibiotiques ?
Tout le monde sait qu'il faut éviter de boire de l'alcool quand on prend un traitement antibiotique, mais qu'en est-il de l'herbe ?
C'est une certitude, le cannabis présente un meilleur profil de sécurité que l'alcool, mais les composés de la plante peuvent interagir avec un éventail d'autres substances.
Vous trouverez ci-dessous la façon dont le cannabis influence le métabolisme des médicaments et vous verrez s'il est conseillé de consommer du THC ou du CBD tout en prenant des antibiotiques.
-
Le cannabis interagit avec d'autres substances
Consommer du cannabis ne fait pas que vous faire planer. Des cannabinoïdes comme le THC et le CBD sont capables d'impacter le système endocannabinoïde dans le corps entier, ce qui entraîne de complexes réactions biochimiques à longue portée.
Le corps décompose et métabolise tout ce que l'on consomme, y compris les cannabinoïdes. En tant qu'organe de détoxification et point central du métabolisme, le foie joue un rôle important dans ce processus. De manière plus spécifique, la famille d'enzymes des cytochromes P450 est responsable de la métabolisation de plusieurs cannabinoïdes. Les membres de cette famille enzymatique ont également pour tâche de métaboliser environ 90 % des médicaments[3].
Cependant, en raison de leurs interactions avec ces enzymes, des cannabinoïdes comme le THC et le CBD inhibent le métabolisme des médicaments par les cytochromes P450[4], ce qui pourrait entraîner des interactions substance à substance significatives. Par exemple, des rapports ont déterminé que le cannabis pouvait augmenter l'effet anticoagulant du médicament warfarine en stoppant sa métabolisation à travers ce mode d'action. Ces enzymes sont également responsables de la métabolisation de plusieurs antibiotiques, dont l'érythromycine, ce qui ouvre la voie à de potentielles réactions négatives.
-
Le THC interagit-il avec les antibiotiques ?
La recherche au sujet des interactions entre le THC et les antibiotiques reste rare. Alors que le THC et certains antibiotiques impactent les mêmes enzymes importantes du foie, les risques d'interactions graves semblent relativement faibles, mais il ne s'agit ici que de rapports anecdotiques. En effet, aucune étude approfondie n'a analysé le risque, mais il existe quelques rapports qui documentent des événements négatifs survenus chez des personnes ayant consommé simultanément les deux substances.
Ceci étant dit, en altérant le métabolisme du foie, le THC pourrait augmenter les risques d'effets secondaires des antibiotiques. De plus, le fait de fumer au cours d'une infection respiratoire peut potentiellement accroître la gravité du trouble[5].
En outre, certains éléments de preuve désignent le THC comme agent immunosuppresseur[6]. Nous recommandons fortement de parler à votre médecin de votre consommation de cannabis si vous avez l'intention de consommer de l'herbe en prenant des antibiotiques.
-
Le CBD interagit-il avec les antibiotiques ?
Le CBD agit comme inhibiteur potentiel des enzymes des cytochromes P450 et pourrait donc altérer le métabolisme de certains antibiotiques et prédisposer les patients à des événements négatifs et à un risque accru d'effets secondaires.
Comme avec le THC, il n'existe que peu ou pas de recherches détaillant le niveau de risque lors d'une consommation de ces deux substances en même temps. Cependant, le CBD et les antibiotiques sont consommés séparément par des millions de personnes dans le monde entier. Certains mélangent probablement souvent les deux et aucun rapport majeur n'a détaillé d'événements négatifs graves. Mais cela ne signifie pas qu'ils ne peuvent pas se produire. Vous devriez parler à votre médecin de votre consommation de CBD lorsqu'il vous prescrit des antibiotiques et suivre son conseil.
-
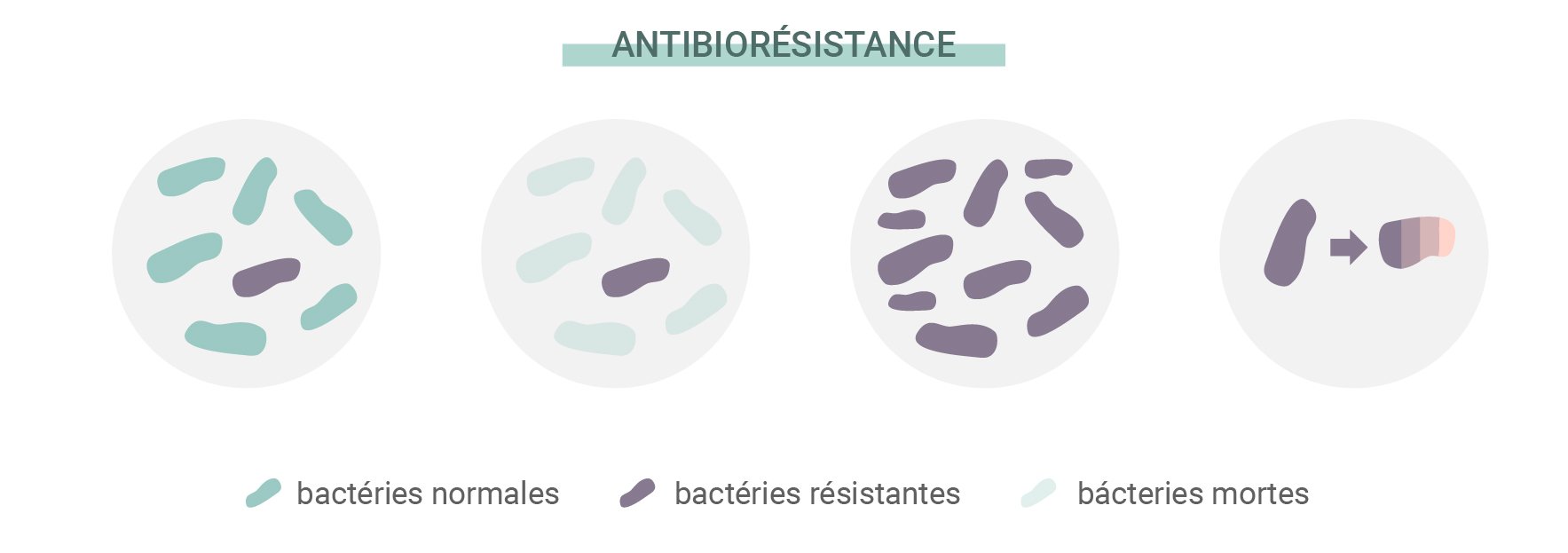
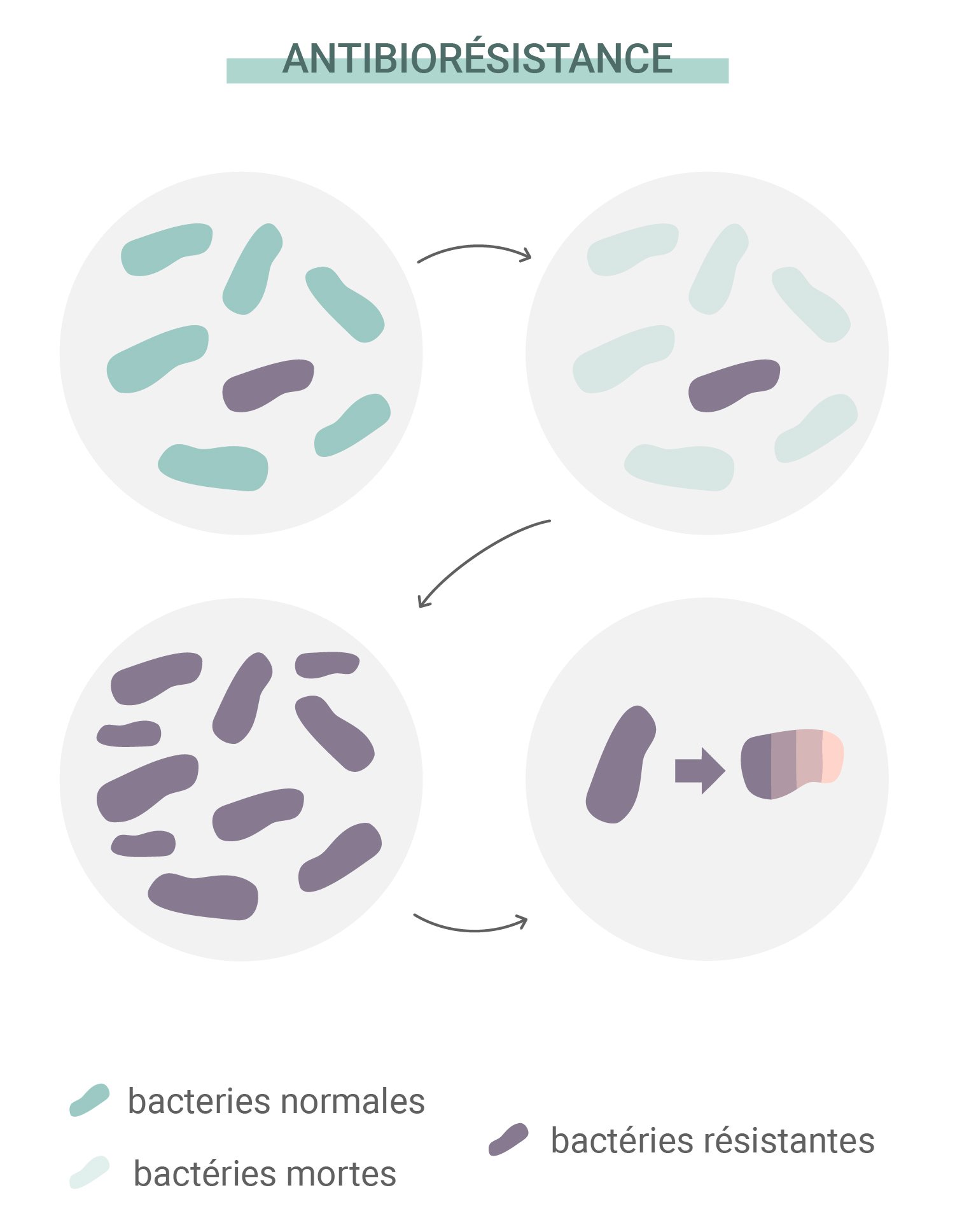
Le cannabis est-il la réponse face aux bactéries résistantes aux antibiotiques ?
La science n'a pas encore totalement élucidé les implications d'une prise conjointe de cannabis et d'antibiotiques. Cependant, de manière intéressante, certains chercheurs essayent de déterminer si des composés du cannabis sont eux-mêmes antibiotiques. Alors que des souches de bactéries résistantes aux antibiotiques continuent à se développer et à mettre au défi les médicaments conventionnels, des scientifiques testent des composés comme le THC et le CBD sur le champ de bataille microbien. Par exemple, une étude[7] publiée dans le journal Communications Biology a cherché à administrer du CBD à la « menace urgente » représentée par le pathogène Neisseria gonorrhoeae afin de voir s'il présentait un quelconque potentiel thérapeutique.
Qu’est-ce que la résistance aux antibiotiques
Les antibiotiques ont sauvé des millions de vies et continuent sur leur lancée. Mais les bactéries refusent de rester là à attendre sans rien faire. Comme toutes les autres formes de vie sur Terre, elles possèdent la capacité de s’adapter face aux menaces et d’assurer leur propre survie. Ce trait a permis à certaines espèces de développer une résistance face aux antibiotiques. La source de ce problème repose dans une chose qui guide le développement de toute forme de vie : la sélection naturelle.
Comme tout autre organisme, les bactéries individuelles développent des mutations aléatoires. Certaines sont fonctionnelles, d’autres sont complètement inutiles. Cependant, de temps en temps, une mutation survient et améliore la capacité de l’organisme à s’adapter et survivre. Certaines bactéries développent des mutations qui les rendent plus résistantes que d’autres aux antibiotiques. Puisque celles qui sont fragiles face aux antibiotiques meurent, celles qui possèdent la mutation bénéfique gagnent en ressources et se multiplient.
Des exemples de telles mutations incluent le développement de la Staphylococcus aureus en SARM (Staphylococcus aureus résistant à la méticilline) Cette forme de bactérie a développé une résistance face à la méticilline et la pénicilline et a réussi à continuer de développer sa paroi cellulaire face à ces antibiotiques grâce à sa mutation génétique.
-
La menace de la résistance aux antibiotiques se dessine
L’Organisation mondiale de la santé (OMS) perçoit la résistance aux antibiotiques comme l’une des plus grandes menaces au développement et à la santé mondiale. Bien que la résistance aux antibiotiques se développe naturellement, l’OMS met au centre de son viseur le mauvais usage d’antibiotiques chez les humains et les animaux comme un facteur pouvant participer de ce processus. De ce fait, ces infections telles que les pneumonies, la tuberculose, la gonorrhée et la salmonelle deviennent de plus en plus difficiles à traiter.
Les individus peuvent aider à inverser ce phénomène en ne consommant que des antibiotiques prescrits par des professionnels de santé et en n’en prenant jamais lorsque cela n’est pas nécessaire. Les professionnels de santé peuvent aussi aider à ralentir la tendance de la résistance aux antibiotiques en refusant de surprescrire ces médicaments.
Les chercheurs jouent aussi leur rôle en cherchant de nouvelles formes d’antibiotiques capables de s’attaquer aux souches mutantes. Mais où cherchent-ils ? Certains regards se tournent vers le cannabis en tant que source potentielle de nouveaux antibiotiques.


Le cannabis est-il un antibiotique potentiel ?
Comment une plante naturelle pourrait-elle possiblement arrêter des bactéries mutantes dans leur lancée. Eh bien, pour commencer, les antibiotiques dérivent des champignons : un groupe d’organismes naturel. Ensuite, les plantes sont engagées depuis des millions d’années dans un combat évolutionnaire contre les bactéries et autres microbes. Elles sont devenues très efficaces dans la production de molécules capable d’éloigner ces pathogènes.
Plus spécifiquement, les plantes se protègent largement en fabriquant des métabolites secondaires. Ces molécules ne sont pas impliquées dans la croissance ou le développement de la plante, mais servent plutôt d’armes chimiques. Le cannabis dispose d’un sacré arsenal, il produit plus de 100 cannabinoïdes et 200 terpènes à cet effet.
-
Potentiel antibiotique des cannabinoïdes et terpènes
Les chercheurs ont exploré les propriétés antibactériennes des extraits de cannabis et de cannabinoïdes depuis des années. La première étude eut lieu dans les années 1950. Même si les chercheurs ont observé des effets bactéricides, un manque de connaissance quant à la phytochimie du cannabis à l’époque les a empêchés de déterminer les composés actifs.
Cependant, les chercheurs firent une découverte révolutionnaire en 1976, lorsque les actions bactériostatiques et bactéricides du THC et du CBD à l’encontre des bactéries Gram positifs furent découvertes. Des études ont aussi testé les huiles essentielles de chanvre à l’encontre de certaines formes de bactéries.
Ces préparations ont inclus de nouveaux cannabinoïdes et des terpènes tels que le pinène, limonène et ocimène. Ces études ont découvert une activité antimicrobienne modérée à bonne in vitro et ont suggéré qu’un mélange de composés du cannabis pourrait se montrer bénéfique lors de futures recherches sur l’humain.
Ces études se sont concentrées sur plusieurs cannabinoïdes différents en quête de nouveaux antibiotiques. Le THC, principal composé psychotrope du cannabis (qui fait « planer ») semble se montrer prometteur. Des études ont enfin pu explorer son efficacité plus en profondeur et des découvertes publiées dans un article de 2008 justifient une plus ample exploration de ses effets[8] à l’encontre du SARM.
Qu’en est-il des autres cannabinoïdes antibactériens ?
Le THC occupe souvent le premier plan lorsque l’on parle de la recherche sur le cannabis. Bien sûr, son statut psychotrope est encore et toujours un sujet brulant. Bien que certains consommateurs apprécient ces effets, les cannabinoïdes non psychotropes séduisent plus les chercheurs, car ils ne soumettent pas les patients à de tels effets secondaires.
| CBD | |||||||
|---|---|---|---|---|---|---|---|
|
Le CBD, ou cannabidiol ne provoque pas de high. Au lieu de cela, les consommateurs décrivent des effets limpides qui ne viennent pas troubler les fonctions cognitives. Le CBD est devenu le sujet de milliers d’études explorant ses possibles bienfaits, y compris son action à l’encontre des bactéries résistantes aux antibiotiques. Un article publié en 2021 et intitulé « The antimicrobial potential of cannabidiol » (le potentiel antimicrobien du cannabidiol) a indiqué de sérieux progrès dans ce domaine[9]. Les données documentent le potentiel du CBD dans le combat contre les bactéries Gram-négatives posant des « menaces urgentes » telles que la Neisseria gonorrhoeae. |
|||||||
| CBG | |||||||
| Avez-vous déjà entendu parler du cannabigérol, aussi appelé CBG ? Sous sa forme acide (CBGA) il est connu sous le nom de « mère des endocannabinoïdes » Cette molécule non psychotrope fait office de précurseur chimique des autres cannabinoïdes, y compris le THC et le CBD. Les chercheurs ont aussi enquêté sur le CBD pour son potentiel antibiotique en le comparant à la vancomycine (médicament employé pour traiter de nombreux types d’infections) durant des études sur des rongeurs atteints du SARM. | |||||||
| CBD | |||||||
|---|---|---|---|---|---|---|---|
|
Le CBD, ou cannabidiol ne provoque pas de high. Au lieu de cela, les consommateurs décrivent des effets limpides qui ne viennent pas troubler les fonctions cognitives. Le CBD est devenu le sujet de milliers d’études explorant ses possibles bienfaits, y compris son action à l’encontre des bactéries résistantes aux antibiotiques. Un article publié en 2021 et intitulé « The antimicrobial potential of cannabidiol » (le potentiel antimicrobien du cannabidiol) a indiqué de sérieux progrès[9] dans ce domaine. Les données documentent le potentiel du CBD dans le combat contre les bactéries Gram-négatives posant des « menaces urgentes » telles que la Neisseria gonorrhoeae. |
|||||||
| CBG | |||||||
| Avez-vous déjà entendu parler du cannabigérol, aussi appelé CBG ? Sous sa forme acide (CBGA) il est connu sous le nom de « mère des endocannabinoïdes » Cette molécule non psychotrope fait office de précurseur chimique des autres cannabinoïdes, y compris le THC et le CBD. Les chercheurs ont aussi enquêté sur le CBD pour son potentiel antibiotique en le comparant à la vancomycine (médicament employé pour traiter de nombreux types d’infections) durant des études sur des rongeurs atteints du SARM. | |||||||
Le futur du cannabis comme antibiotique
Alors, peut-on s'attendre à voir des antibiotiques à base de cannabis en pharmacie dans un futur proche ? Pas encore. Les chercheurs ont testé des cannabinoïdes contre des souches de bactéries émergentes inquiétantes, mais les études restent pré-cliniques.
Alors que la science continue à tester le THC, le CBD et d'autres molécules contre des pathogènes dans des boîtes de Pétri, on espère également voir émerger plus de recherches dans le domaine des interactions médicamenteuses entre le cannabis et les antibiotiques. De nouvelles découvertes dans ce domaine aideront les patients et les médecins à déterminer s'il faut continuer ou stopper la consommation de cannabis pendant un traitement anti-infectieux avec des antibiotiques.
Avertissement MédicalLes informations listées, référencées ou indiquées en lien sur ce site internet le sont uniquement à des fins éducatives et n’apportent aucun conseil professionnel médical ou légal. Royal Queen Seeds ne cautionne pas, ne prône pas et ne fait pas la promotion de la consommation de drogues licites ou illicites.
Royal Queen Seeds ne peut pas être tenu pour responsable des documents issus des références dans nos pages, ou sur les pages que nous indiquons en lien, qui cautionnent, prônent ou font la promotion de la consommation de drogues licites ou illicites, ou d’activités illégales.
Veuillez consulter votre Médecin/Professionnel de Soins de Santé avant d’utiliser tout produit/méthode listés, référencés ou indiqués en lien sur ce site internet.
- A Brief History of the Antibiotic Era: Lessons Learned and Challenges for the Future https://www.ncbi.nlm.nih.gov
- One discovery that changed the world | Florey 120 Anniversary | University of Adelaide https://health.adelaide.edu.au
- The Effect of Cytochrome P450 Metabolism on Drug Response, Interactions, and Adverse Effects https://www.aafp.org
- Cannabinoid Interactions with Cytochrome P450 Drug Metabolism https://pubmed.ncbi.nlm.nih.gov
- Smoking in acute respiratory infections https://www.cebm.net
- How cannabis suppresses immune functions https://www.sciencedaily.com
- The antimicrobial potential of cannabidiol https://www.nature.com
- Antibacterial cannabinoids from Cannabis sativa: a structure-activity study - PubMed https://pubmed.ncbi.nlm.nih.gov
- The antimicrobial potential of cannabidiol | Communications Biology https://www.nature.com






































